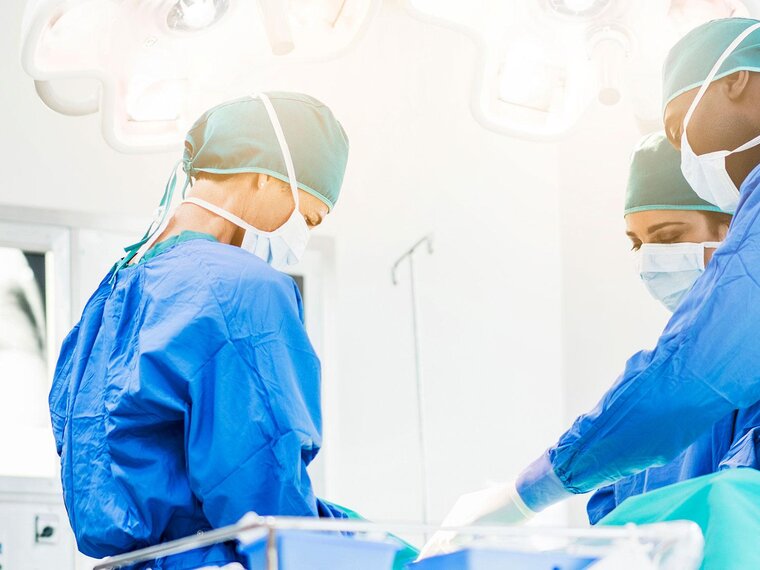
Aspiración quirúrgica y de las vías respiratorias
¿Está buscando aspiradores de secreciones de uso médico? Los modelos Basic, Dominant Flex, Vario 18 c/i, Vario 8 y Vario 8 c/i de Medela son la opción adecuada para los profesionales sanitarios.

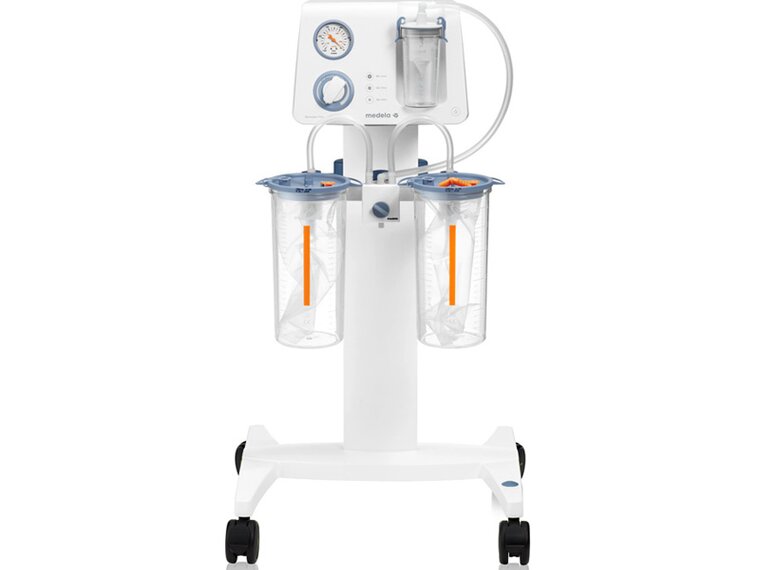
Sistemas de recogida de fluidos quirúrgicos
Los sistemas de gestión de fluidos ofrecen seguridad gracias a la protección contra desbordamientos y a sus filtros. Tanto los sistemas desechables como los reutilizables son silenciosos, higiénicos, seguros y fáciles de usar.

Información sobre drenaje torácico
Lea el último artículo sobre los beneficios basados en pruebas de los sistemas digitales de drenaje torácico

Datos sobre sistemas de aspiración profesionales
Obtenga más información sobre cómo se utilizan los sistemas de vacío profesionales para succionar fluidos no deseados del cuerpo.

Información sobre drenaje torácico
Lea el último artículo sobre los beneficios basados en pruebas de los sistemas digitales de drenaje torácico

Datos sobre sistemas de aspiración profesionales
Obtenga más información sobre cómo se utilizan los sistemas de vacío profesionales para succionar fluidos no deseados del cuerpo.

Aspiración quirúrgica y de las vías respiratorias
¿Está buscando aspiradores de secreciones de uso médico? Los modelos Basic, Dominant Flex, Vario 18 c/i, Vario 8 y Vario 8 c/i de Medela son la opción adecuada para los profesionales sanitarios.

Sistemas de recogida de fluidos quirúrgicos
Los sistemas de gestión de fluidos ofrecen seguridad gracias a la protección contra desbordamientos y a sus filtros. Tanto los sistemas desechables como los reutilizables son silenciosos, higiénicos, seguros y fáciles de usar.