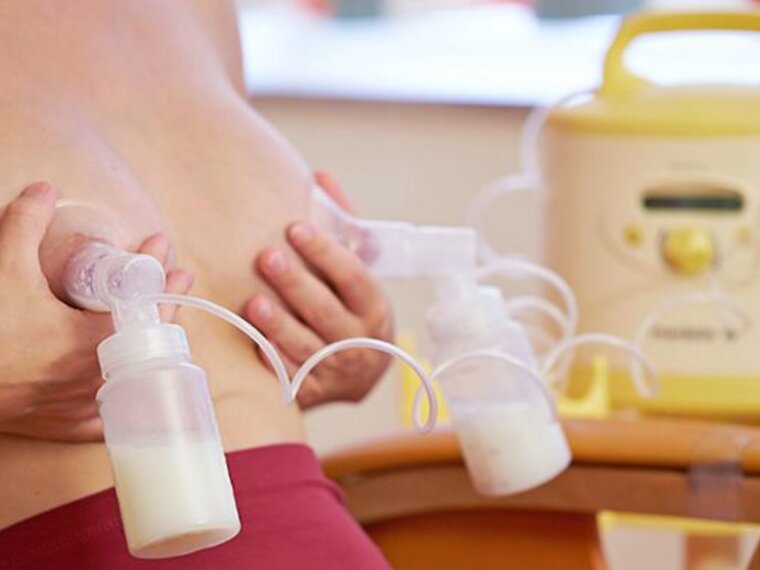
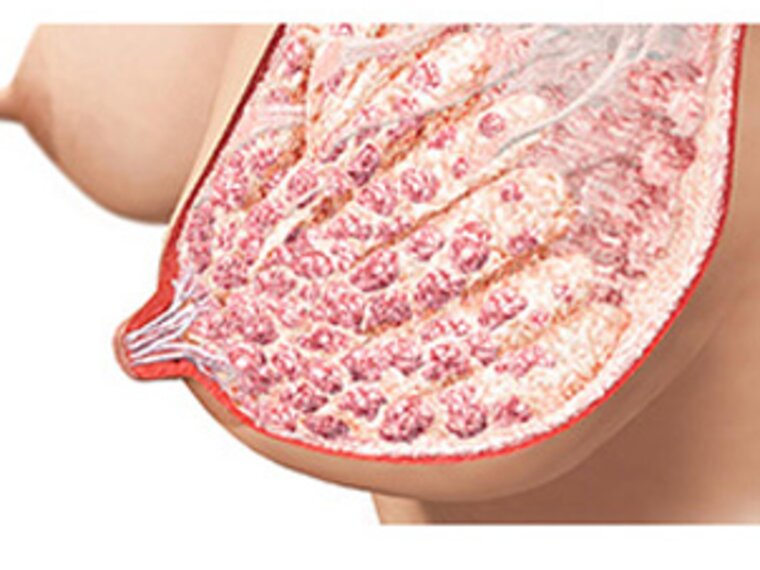
Stillen gilt als Goldstandard für die Ernährung von Säuglingen, und es gibt überzeugende Belege der Vorteile für die Gesundheit von Mutter und Kind.1,2 Trotz starker globaler Empfehlungen für ausschließliches Stillen während der ersten sechs Lebensmonate stehen viele Familien vor Herausforderungen, die zu einem frühen Zufüttern oder zum Abstillen führen.3 Mehrere Studien zeigen, dass in den 1-6 Wochen nach der Geburt der Rückgang des Stillens am größten ist.4–6
Historisch gesehen umfasste die Stillberatung eine begrenzte vorgeburtliche Betreuung, eine inkonsistente frühzeitige Unterstützung und einen reaktiven Ansatz bei Stillproblemen. Neue Erkenntnisse unterstreichen jedoch die Vorteile einer proaktiven vorgeburtlichen Untersuchung und einer frühzeitigen Überwachung von Biomarkern nach der Geburt, insbesondere des Natriumgehalts (Na⁺) in der Muttermilch. Diese Strategien helfen Ärzten, Frauen mit einem Risiko für Stillprobleme zu identifizieren und rechtzeitig Maßnahmen zu ergreifen, damit Familien ihre Stillziele erreichen können.
Dieser zukunftsorientierte Ansatz ermöglicht maßgeschneiderte Aufklärungs- und Stillpläne, die rechtzeitige Einbindung von Stillberaterinnen und eine objektive Echtzeit-Bestätigung des Stillfortschritts.
Warum sollte man pränatale Untersuchungen mit einer frühzeitigen Überwachung des Natriumgehalts in der Muttermilch kombinieren?
Eine aktuelle Studie von Perrella und Kollegen7, veröffentlicht im Journal of Midwifery & Women’s Health (2025), untersuchte die Prävalenz von vorgeburtlich identifizierbaren Risikofaktoren der Laktation und deren Zusammenhang mit den Stillresultaten sechs bis acht Wochen nach der Entbindung. Die Ergebnisse sind überzeugend: 65,4 % der Frauen hatten mindestens einen vorgeburtlichen Risikofaktor für die Laktation. Die häufigsten waren ein BMI ≥ 25 vor der Schwangerschaft, Schwangerschaftsdiabetes mellitus (GDM), polyzystisches Ovarialsyndrom (PCOS) und mangelndes Brustwachstum während der Schwangerschaft.
Von den Frauen ohne Risikofaktoren stillten 77,1 % nach sechs bis acht Wochen vollständig, was deutlich über den 60,2 % der Frauen mit einem Risikofaktor lag. Die Kombination aus einem BMI ≥ 25 und GDM verdoppelte das Risiko, sechs bis acht Wochen nach der Entbindung nicht mehr vollständig zu stillen. Diese Ergebnisse unterstreichen die Rolle nicht veränderbarer Faktoren (z. B. anatomische Variationen, Stoffwechselbedingungen) bei der Beeinflussung der Stillergebnisse. Durch frühzeitiges Erkennen dieser Risiken können gezielte Unterstützungsmaßnahmen ergriffen werden.
Die Natriumkonzentrationen in der Milch bieten einen physiologischen Einblick in die unmittelbare Zeit nach der Entbindung. Unter normalen physiologischen Bedingungen sinkt der Natriumgehalt im Kolostrum in den ersten Tagen nach der Geburt rapide, da sich die Tight Junctions der Brustdrüsen schließen und die Produktion von reifer Milch beginnt. Ein über dieses frühe Zeitfenster hinaus erhöhter Natriumgehalt in der Milch deutet auf eine verzögerte Sekretorische Aktivierung hin, die mit einer unzureichenden Nahrungsaufnahme des Säuglings einhergeht. Die Messung des Natriumgehalts in der Milch ergänzt die Beurteilung des korrekten Anlegens, der Milchübertragung und des Gewichts um einen objektiven Point-of-Care-Messwert, wobei wiederholte Messungen ein Echtzeit-Feedback zum Stillverlauf liefern.
Die Arten von Risikofaktoren verstehen
Die Anfälligkeit für Störungen der Laktation ist multifaktoriell. Anatomische Faktoren wie Hypoplasie, frühere Brust- oder Mamillenoperationen und Piercings, die die Milchgänge beeinträchtigen, können die Produktion oder den Milchtransfer von Anfang an einschränken. Ein minimales oder fehlendes Brustwachstum während der Schwangerschaft kann auf zugrunde liegende anatomische oder metabolische Beeinflussung hindeuten und sollte eine genauere Überwachung erforderlich machen.7 Endokrine und metabolische Faktoren, insbesondere ein BMI ≥ 25, Schwangerschaftsdiabetes mellitus (GDM), polyzystisches Ovarialsyndrom (PCOS) und Schilddrüsen- oder Hypophysen erkrankungen können die Sekretorische Aktivierung verzögern und eine reichliche Milchsynthese behindern, wobei aktuelle Kohortendaten den BMI und GDM als besonders starke Prädiktoren für ein vermindertes vollständiges Stillen nach sechs bis acht Wochen hervorheben.7 Schließlich beeinflussen auch psychosoziale Faktoren, wie Selbstvertrauen, die Bereitschaft zu Stillen, und die Fähigkeit frühe Stillschwierigkeiten durchzustehen, die Entscheidungen zur Säuglingsernährung in den ersten Wochen.3–6
Der rote Faden, der diese Kategorien verbindet, ist praktischer Natur: Strukturierte pränatale Untersuchungen erkennen Risiken frühzeitig; die Natriumüberwachung überprüft dann die postpartale Physiologie und unterstützt eine präzise Versorgung.
 | Anatomisch - Brusthypoplasie/unzureichendes Drüsengewebe
- Vorherige Brust- oder Brustwarzenoperationen
- Brustwarzenpiercings (insbesondere solche, die solace Milchgänge beschädigen)
- Kein erkennbares Brustwachstum während der Schwangerschaft
|
 | Endokrin & Metabolisch - Erhöhter BMI (≥25) vor der Schwangerschaft
- Schwangerschaftsdiabetes, polyzystisches Ovarialsyndrom
- Schilddrüsen- oder Hypophysenerkrankungen
|
 | Weitere zu beobachtende Indikatoren - Stillziele
- Verständnis der familiären Situation und Upttrstutzung
- Psychische Herausforderungen
|
Von der Forschung zur Praxis: Das pränatale Stillscreening-Tool in Verbindung mit einer milch- und natriumorientierten Nachsorge
Um pränatal ein Risiko zu erkennen, entwickelten…., entwickelten und implementierten Dr. Sharon Perrella, Professor Donna Geddes, Dr. Stuart Prosser und Kollegen das Antenatal Breastfeeding Screening Tool (ABST).7 Dieses Tool wird bei Routineuntersuchungen in der Mitte der Schwangerschaft, in der Regel in der 24. bis 28. Schwangerschaftswoche, eingesetzt und bewertet die Stillabsichten und -geschichte, die Anatomie und Veränderungen der Brust, die Stoffwechselgesundheit sowie Aspekte der psychischen Gesundheit. Das Risiko wird in drei Kategorien eingeteilt: hohes Risiko (rot), mittleres Risiko (orange) und kein Risiko (grün). Frauen mit hohem Risiko wird empfohlen, einen Stillvorbereitungskurs und vorgeburtliche Stillberatungen mit postpartaler Stillnachsorge in Anspruch zu nehmen, während Frauen mit mittlerem Risiko geraten wird, einen Stillvorbereitungskurs zu besuchen und eine Nachsorge in Anspruch zu nehmen. Frauen ohne identifiziertes Risiko wird empfohlen, einen Stillvorbereitungskurs zu besuchen. Die Einsatzorte berichten, dass ABST schnell durchzuführen, leicht in Standardbesuche zu integrieren und von Ärzten und Familien gut angenommen wird.
Eine frühzeitige Natriumuntersuchung der Milch (bei Bedarf wiederholt) überprüft, ob die Sekretorische Aktivierung ohne Verzögerung eintritt, oder signalisiert die Notwendigkeit, das Abpumpen zu intensivieren, das Anlegen und Positionieren zu überprüfen und zu verbessern sowie die Nachsorge zu verstärken.
Die Rolle der Natriumkonzentration in der Milch bei der Beurteilung der frühen Laktation
Die Überwachung des Natriumgehalts in der Milch bietet einen praktischen physiologischen Einblick in den Zeitpunkt der Sekretorischen Aktivierung und Gesundheit der laktierenden Brust, sodass Ärzte in den ersten Tagen und Wochen nach der Geburt über subjektive Anzeichen hinaus zu objektiven Entscheidungen in Echtzeit gelangen können. Es wurden verschiedene Schwellenwerte für die Natriumkonzentration in der Milch vorgeschlagen, um die Reife der Milch anzuzeigen und die zukünftige, gesunde Funktion der Brustdrüse vorherzusagen.8,9 Unter normalen physiologischen Bedingungen sinkt die relativ hohe Natriumkonzentration im Kolostrum rapide, wenn sich die Tight Junctions der Brustdrüse schließen und die Produktion reifer Muttermilch beginnt. Werte ≤ 16 mmol/l zeigen an, dass die Bildung der reichlichen Milchmenge begonnen hat, während anhaltende erhöhte Werte über 16 mmol/l in den ersten Tagen nach der Geburt auf eine verzögerte sekretorische Aktivierung hindeuten. Werte zwischen 12 und 16 mmol/l sind am besten als Warngrenze zu interpretieren, die eine genauere Beobachtung des Stillens und der Steigerung der Milchmenge erforderlich macht, bis deutliche Fortschritte dokumentiert werden können.
Erhöhte Natriumwerte in der Milch nach dem Einsetzen der reichlichen Milchbildung „Milcheinschuss“ können ein Anzeichen für eine unzureichende Milchentnahme bei geringer Produktion oder für eine sich entwickelnde oder subklinische Mastitis sein. Die Natriummessung in der Milch am Point-of-Care macht diesen Biomarker in der Routinepraxis einsetzbar.10 Mit einem kompakten ionenselektiven Elektrodenmessgerät sind nur 10 Tropfen von Hand gewonnener Milch erforderlich, um eine sofortige Point-of-Care-Bewertung durchzuführen.11,12 Objektive Natriummessungen in der Milch können von der Wahrnehmung der Mutter hinsichtlich der Brustfülle abweichen. Serien Messungen (anstelle eines einzelnen Werts) liefern wertvolle Erkenntnisse und können zu Hause durchgeführt werden; sie stehen in engem Zusammenhang mit der Gewichtsentwicklung des Säuglings in der ersten Woche nach der Geburt.13
Die Messung der Natriumkonzentration in der Milch ermöglicht es Ärzten und medizinischem Fachpersonal, diese anhand derselben physiologischen Schwellenwerte zu interpretieren, die in Forschungs- und klinischen Pilotstudien beobachtet wurden. In der frühen Implementierungsphase berichteten sowohl Fachpersonen als auch Mütter, dass die sofortigen Natriumkonzentrationen in der Milch nützlich waren: Ärzte stellten fest, dass die Zahlen ihre klinischen Eindrücke bestätigten und ihnen halfen, rechtzeitig Maßnahmen zu ergreifen, während Mütter es schätzten, dass sie den Fortschritt „sehen” konnten, wenn die Werte in den Normalbereich fielen oder mit Unterstützung zurückgingen. Da die Natriumkonzentration in der Milch mit dem Verschluss der Tight Junctions der Brustdrüse einhergeht und sich mit entzündlichen Veränderungen verschiebt, können wiederholte Messungen dabei helfen, bei Verdacht auf eine geringe Milchproduktion Maßnahmen zum Anlegen/Abpumpen zu ergreifen, den Übergang zu reifer Muttermilch zu dokumentieren und den Beginn beziehungsweise das Abklingen einer Mastitis zu bestätigen.
Auswirkungen für medizinisches Fachpersonal
Für Hebammen, Geburtshelfer, Stillberaterinnen und anderes medizinisches Fachpersonal stellt die Integration des pränatalen Stillscreenings mit einer frühzeitigen Überwachung des Natriumgehalts in der Muttermilch nach der Geburt einen bedeutenden Wandel von einer reaktiven zu einer prädiktiven und präventiven Stillunterstützung dar. Anstatt abzuwarten, bis Probleme auftreten, können Ärzte bereits während der Schwangerschaft ein erhöhtes Risiko für die Laktation erkennen und einen proaktiven, multidisziplinären Plan erstellen, der maßgeschneiderte Aufklärung, Beurteilung und Maßnahmen umfasst, um betroffene Frauen zu stärken. In den ersten Wochen nach der Geburt bieten Natriummessungen in der Muttermilch eine schnelle und objektive Bestätigung des Fortschreitens der Sekretorischen Aktivierung oder einer Brustentzündung und zeigen an, ob eine Intervention und/oder eine frühzeitige Überweisung an Stillberaterinnen erforderlich ist.
Ausblick
Das pränatale Stillscreening ist ein wertvolles klinisches Instrument, das leicht als Standardverfahren in der Geburtshilfe eingeführt werden kann. Auf Systemebene ermöglicht die Einbettung des pränatalen Still-Screening-Tools zusammen mit der Überwachung der Natriumkonzentration in der Muttermilch am Point-of-Care in klinische Protokolle und Dashboards zur Qualitätsverbesserung den Teams, den Stillfortschritt zu überwachen und die Praxis im Laufe der Zeit zu verfeinern, was letztlich zu einer Verbesserung des Stillerfolges führt. Dies gilt insbesondere für Bevölkerungsgruppen mit höherem Risiko, wie z. B. Frauen mit erhöhtem BMI oder Schwangerschaftsdiabetes. Dieses proaktive Modell steht im Einklang mit den globalen Prioritäten zur Verringerung der Morbidität von Müttern und Säuglingen, zur Verbesserung der Ernährung und zur Förderung der Gesundheit. Vorerst ist die Botschaft klar: Eine frühzeitige Erkennung und Intervention kann für Mütter und Babys einen messbaren Unterschied machen.
Handeln Sie noch heute
Möchten Sie mehr über diesen evidenzbasierten Ansatz erfahren und wie Sie ihn in Ihrer Praxis umsetzen können?
- Entdecken Sie den vollständigen Inhalt des Symposiums, das von Professor Geddes und Dr. Prosser auf der Medela University präsentiert wurde.
- Laden Sie das Stillscreening-Tool herunter und beginnen Sie damit, proaktive Stillbetreuung in Ihre Geburtshilfe zu integrieren. Gemeinsam können wir Mütter stärken, die Stillergebnisse verbessern und die Grundlage für lebenslange Gesundheit schaffen.