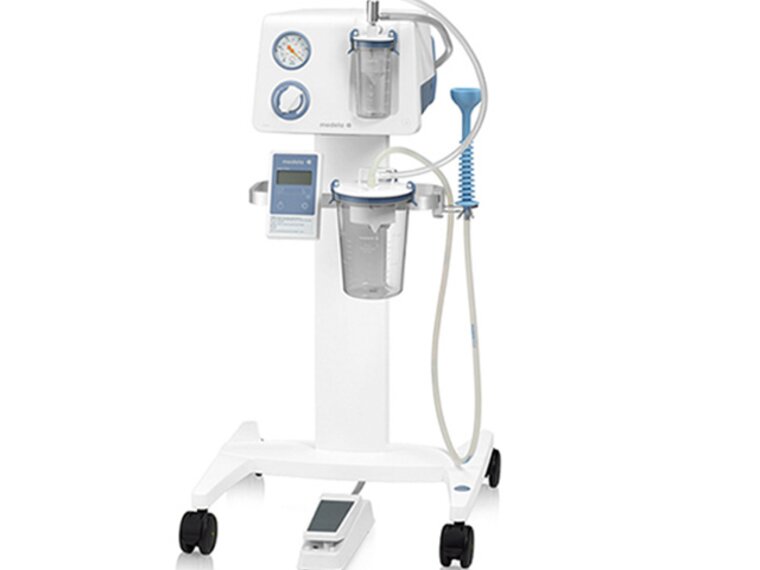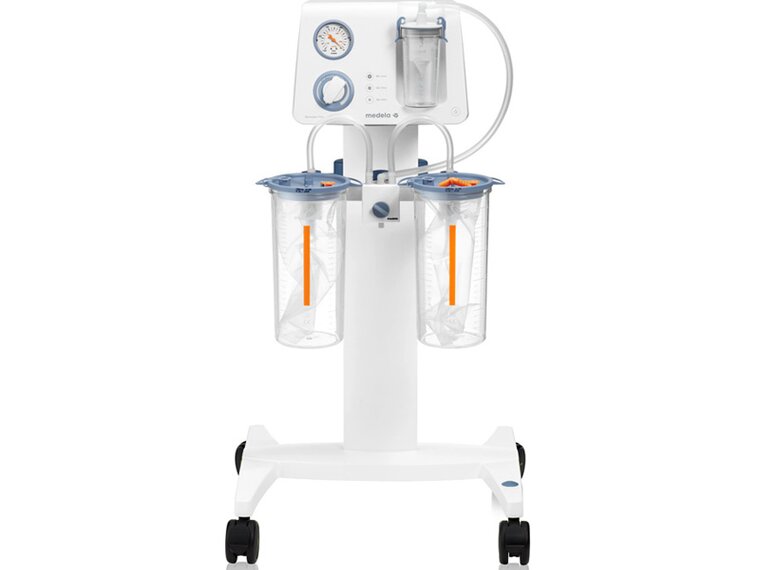
OP- und Sekretsauger
Suchen Sie medizinische Absaugpumpen? Basic, Dominant Flex, Vario 18 c/i, Vario 8 und Vario 8 c/i von Medela sind die richtige Wahl für medizinische Fachpersonen.

Absaugbehälter
Flüssigkeitsauffangsysteme bieten Sicherheit durch Überlaufschutz und Filter. Einweg- und Mehrwegsysteme sind leise, hygienisch, sicher und anwenderfreundlich.


Magazin
Mit diesem Magazin wollen wir den Blick auf Sie als Pflegekräfte lenken, die jeden Tag einen großartigen Job machen.

Herz-/Thoraxdrainage Literatur
Was müssen medizinische Fachpersonen über die Herz-/Thoraxdrainage wissen? Lesen Sie mehr über die neuesten Erkenntnisse und Meinungen im Knowledge Journal von Medela.

Absaugung für die Medizin Literatur
Was müssen medizinische Fachpersonen über professionelle Vakuumlösungen wissen? Lesen Sie mehr über die neuesten Erkenntnisse und Meinungen im Knowledge Journal von Medela.

Magazin
Mit diesem Magazin wollen wir den Blick auf Sie als Pflegekräfte lenken, die jeden Tag einen großartigen Job machen.

Herz-/Thoraxdrainage Literatur
Was müssen medizinische Fachpersonen über die Herz-/Thoraxdrainage wissen? Lesen Sie mehr über die neuesten Erkenntnisse und Meinungen im Knowledge Journal von Medela.

Absaugung für die Medizin Literatur
Was müssen medizinische Fachpersonen über professionelle Vakuumlösungen wissen? Lesen Sie mehr über die neuesten Erkenntnisse und Meinungen im Knowledge Journal von Medela.

OP- und Sekretsauger
Suchen Sie medizinische Absaugpumpen? Basic, Dominant Flex, Vario 18 c/i, Vario 8 und Vario 8 c/i von Medela sind die richtige Wahl für medizinische Fachpersonen.

Absaugbehälter
Flüssigkeitsauffangsysteme bieten Sicherheit durch Überlaufschutz und Filter. Einweg- und Mehrwegsysteme sind leise, hygienisch, sicher und anwenderfreundlich.

Thopaz+ nach thorakalen Operationen und Eingriffen
Erfahren Sie, wie Thopaz⁺ die Entfernung von Thoraxdrainagen beschleunigt, die Aufenthaltsdauer auf der Intensivstation verkürzt und die Gesamtkosten senkt.
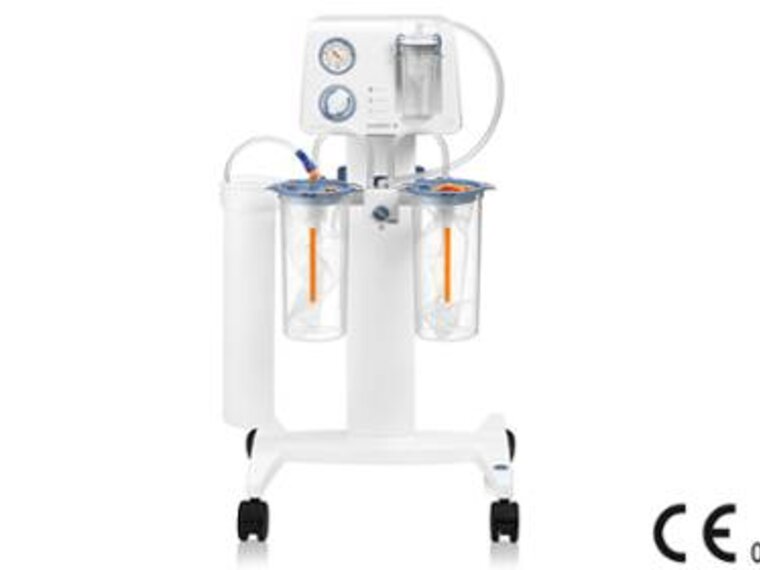
OP-Sauger Dominant Flex und Basic
Die OP-Sauger Dominant Flex und Basic sind optimale medizinische Pumpen für alle Anforderungen beim Absaugen.