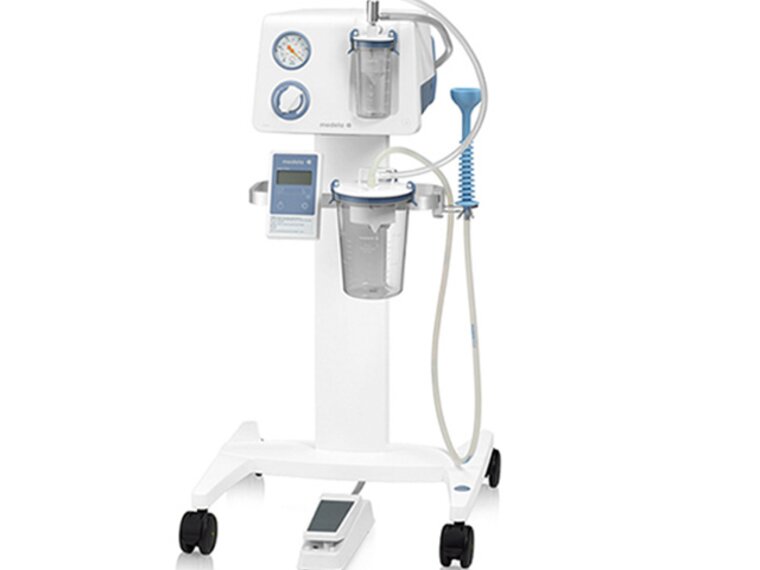
Aspiration chirurgicale et des voies respiratoires
Vous recherchez des pompes d'aspiration médicales ? Les pompes Basic, Dominant Flex, Vario 18 c/i, Vario 8, Vario 8 c/i de Medela font partie des premiers choix pour les professionnels de santé.

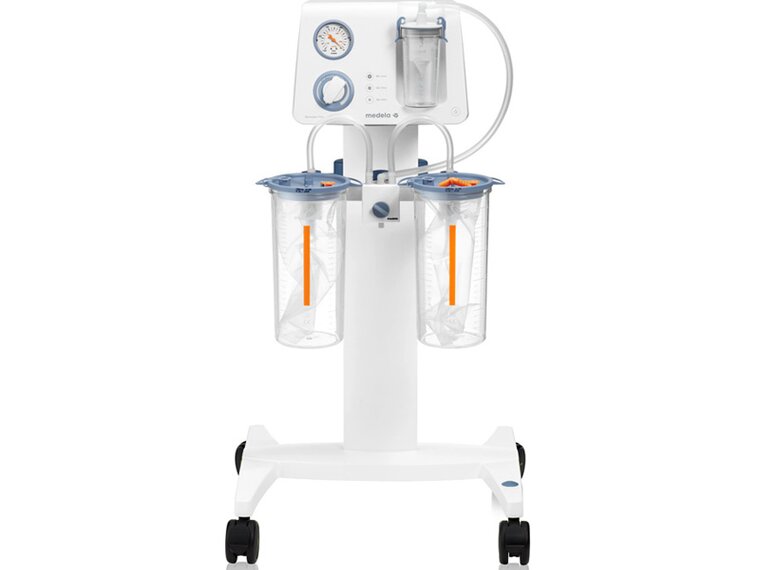
Système de collecte de fluides
Les systèmes de gestion des fluides offrent une sécurité grâce à la protection antidébordement et aux autres filtres. Les systèmes à usage unique et réutilisables sont silencieux, hygiéniques et faciles à utiliser.

Drainage thoracique perspectives
Lire le dernier article sur les avantages des systèmes numériques de drainage thoracique, fondés sur des données probantes.

Solutions professionnelles d'aspiration perspectives
En savoir plus sur la manière dont les systèmes d'aspiration professionnels sont utilisés pour aspirer les liquides indésirables du corps.

Drainage thoracique perspectives
Lire le dernier article sur les avantages des systèmes numériques de drainage thoracique, fondés sur des données probantes.

Solutions professionnelles d'aspiration perspectives
En savoir plus sur la manière dont les systèmes d'aspiration professionnels sont utilisés pour aspirer les liquides indésirables du corps.

Aspiration chirurgicale et des voies respiratoires
Vous recherchez des pompes d'aspiration médicales ? Les pompes Basic, Dominant Flex, Vario 18 c/i, Vario 8, Vario 8 c/i de Medela font partie des premiers choix pour les professionnels de santé.

Système de collecte de fluides
Les systèmes de gestion des fluides offrent une sécurité grâce à la protection antidébordement et aux autres filtres. Les systèmes à usage unique et réutilisables sont silencieux, hygiéniques et faciles à utiliser.