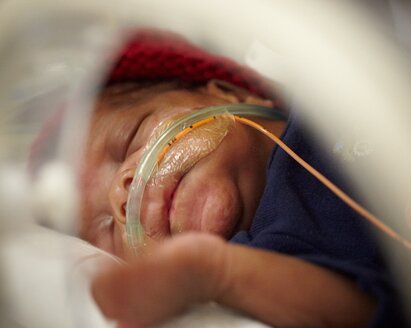
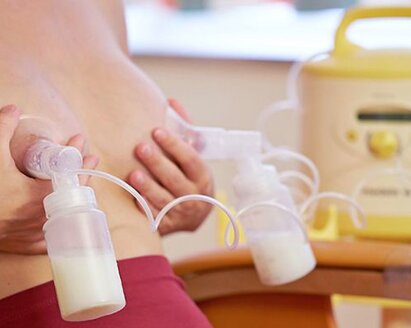
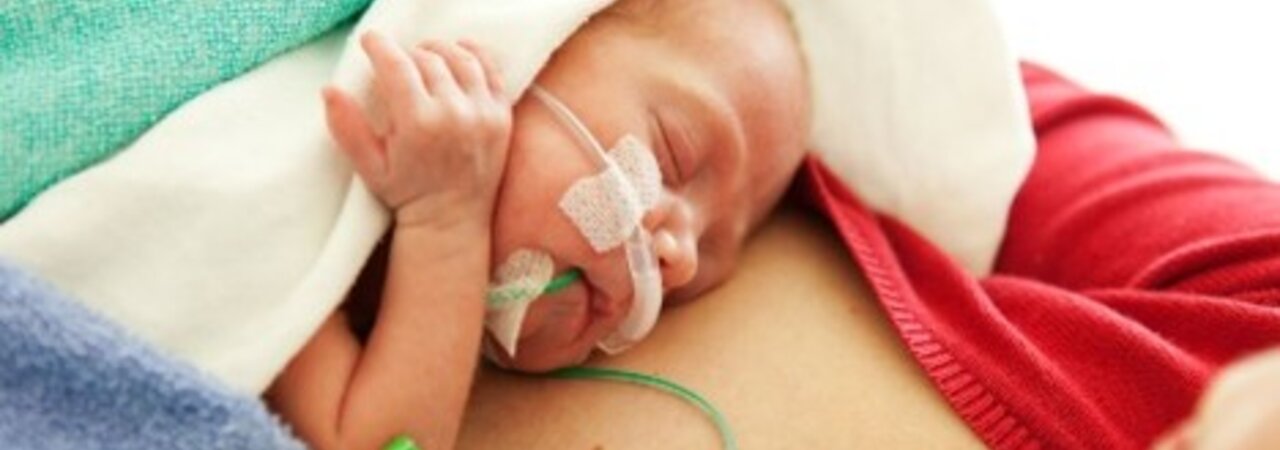
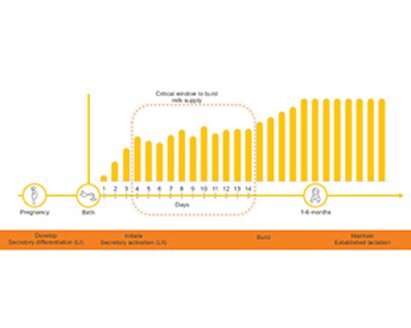
Effektive Initiierung
Wenn Eltern wissenschaftliche und sachliche Informationen zum Wert von eigener Muttermilch erhalten, können Mütter informierte und sachkundige Entscheidungen zum Thema Laktation treffen.

Übergang zum Stillen
Unterstützende Praktiken wie die orale Therapie, Haut-zu-Haut-Kontakt und nicht-nutritives Saugen (NNS) sind von entscheidender Bedeutung für die Entwicklung der Säuglinge und deren Beziehung zu ihren Eltern.

Messen & Kongresse
Medela nimmt an führenden Fachmessen, Seminaren, Kongressen und anderen Veranstaltungen teil. Erfahren Sie, wo Sie uns demnächst antreffen können.

Fortbildungen
In den vergangenen 10 Jahren hat Medela einen erheblichen Teil seiner Gewinne in die Still-Forschung investiert. Um Ihnen als Fachperson dieses Wissen weiterzugeben, bietet Medela entsprechende Seminare an.

Webinare
Diese Webinarreihe liefert Fachkräften wichtige Infos und Forschungsergebnisse zu Stillen, Muttermilch sowie Sicherheit und Gesundheit von Schwangeren.

B2B Online Shop

Muttermilch rockt! Podcasts
Diese Webinarreihe bietet dir als Fachkraft wertvolle Infos zu Stillen, Muttermilch und Gesundheit. Erfahre mehr in unserem Podcast. Jetzt reinhören!

Aller Anfang - Magazin
"Aller Anfang", unser Magazin für die Neugeborenen-Intensivstation und die Geburtshilfe, soll Sie in Ihrem täglichen Bestreben unterstützen, allen Säuglingen und Müttern die bestmögliche Pflege zukommen zu lassen.

Messen & Kongresse
Medela nimmt an führenden Fachmessen, Seminaren, Kongressen und anderen Veranstaltungen teil. Erfahren Sie, wo Sie uns demnächst antreffen können.

Fortbildungen
In den vergangenen 10 Jahren hat Medela einen erheblichen Teil seiner Gewinne in die Still-Forschung investiert. Um Ihnen als Fachperson dieses Wissen weiterzugeben, bietet Medela entsprechende Seminare an.

Webinare
Diese Webinarreihe liefert Fachkräften wichtige Infos und Forschungsergebnisse zu Stillen, Muttermilch sowie Sicherheit und Gesundheit von Schwangeren.

B2B Online Shop

Muttermilch rockt! Podcasts
Diese Webinarreihe bietet dir als Fachkraft wertvolle Infos zu Stillen, Muttermilch und Gesundheit. Erfahre mehr in unserem Podcast. Jetzt reinhören!

Aller Anfang - Magazin
"Aller Anfang", unser Magazin für die Neugeborenen-Intensivstation und die Geburtshilfe, soll Sie in Ihrem täglichen Bestreben unterstützen, allen Säuglingen und Müttern die bestmögliche Pflege zukommen zu lassen.

Effektive Initiierung
Wenn Eltern wissenschaftliche und sachliche Informationen zum Wert von eigener Muttermilch erhalten, können Mütter informierte und sachkundige Entscheidungen zum Thema Laktation treffen.

Übergang zum Stillen
Unterstützende Praktiken wie die orale Therapie, Haut-zu-Haut-Kontakt und nicht-nutritives Saugen (NNS) sind von entscheidender Bedeutung für die Entwicklung der Säuglinge und deren Beziehung zu ihren Eltern.